前總統馬英九近日深陷基金會人事風暴,日前更因幕僚脫口透露「他忘了許多事」,以及手寫聲明時需旁人提示日期與成語等畫面,引發全台對老年失智與健康狀況的高度矚目。胸腔暨重症專科醫師黃軒曾在臉書發文指出,台灣目前阿茲海默症患者已突破10萬人且持續攀升,但多數人因早期症狀不明顯,確診時已步入中期。最新醫學研究證實,大腦退化最早影響的其實是「語言功能」,且語言障礙平均比記憶衰退早2至3年出現,是提早攔截失智症的關鍵黃金預警訊號。 黃軒解釋,大腦的語言網絡涉及顳葉、額葉及海馬迴等多個區域。阿茲海默症最早會從「內側顳葉」開始退化,直接削弱詞彙提取與語意處理能力。他特別歸納出臨床上最常見的「五大異常語言模式」,並提供居家簡易檢測法。 1. 詞窮現象:用模糊詞取代具體名稱 臨床表現: 患者無法想起精確名詞。例如想拿「雨傘」會說成「那個…下雨用的東西」;被要求說出三種魚,可能只說出「鯉魚」,隨後便愣住說「其他的…忘了」。研究顯示,顳葉前部萎縮會使患者每分鐘能說出的名詞比健康者減少40%。 2.分類錯錯亂:混淆物品基本屬性 臨床表現: 由於大腦語意網絡斷裂,患者難以區分概念邊界,會把「智慧型手機」稱為「小電視」,或將「辣椒」歸類為水果、把「桌子」叫成「椅子」。功能性磁振造影(fMRI)證實,此現象源於大腦負責分類的「角回區域」活化程度顯著降低。 3. 敘事簡化:失去細節描述、一直「然後」 臨床表現: 額葉功能退化會導致語言組織能力嚴重下降。常人描述做菜會說:「先熱鍋倒油,爆香蒜末後下青菜快炒」;患者則會大幅簡化並重複連接詞(使用頻率比常人高3倍),例如:「我去公園,『然後』走路,『然後』看到花,『然後』回家。」缺乏細節描述。 4. 逃避指令:無法說明操作步驟 臨床表現: 當被問及「如何使用微波爐」或「如何開車」時,大腦因無法規劃多步驟任務(執行功能障礙),患者會出現防衛心並轉移話題:「現在的機器太複雜了、我不想用!」臨床研究證實此現象與前扣帶皮層萎縮密切相關。 5. 專業詞彙流失:特定領域知識庫衰退 臨床表現: 這屬於「語意型失智症」的典型特徵。患者雖能維持一般日常問候,但自身過去最擅長的專業術語卻完全喪失。例如原擅長烹飪的主廚說不出「汆燙」或「勾芡」,改用「用熱水弄熟」;資深編輯忘記「校對」等術語。 黃軒強調,若能及早察覺上述語言變異,透過科學手段介入,能有效延緩大腦衰退速度,因此建議長輩每天朗讀新聞並嘗試「複述重點」,刺激顳葉語言區;日常可多玩「成語接龍」、「物品分類遊戲」以強化腦部語意網絡,此外,目前美國FDA已核准新型單株抗體藥物(如 Lecanemab),能精準清除大腦中的 β 類澱粉蛋白斑塊,為早期患者帶來曙光。 黃軒還提醒,偶爾忘詞,但隨後能自行修正的話可持續觀察3個月,但是如果每周出現3次以上的語言或分類錯誤,則應盡快掛號「神經內科」,若已無法完成基本的對話與步驟測試要立即就醫並進行PET(正子斷層掃描)。 最後,黃軒特別安撫社會大眾,上述的語言異常必須持續出現「6個月以上」才具備臨床診斷意義。 現代人生活壓力大,若只是偶爾一次話到嘴邊想不起來、或是單次的健忘失誤,通常只是正常老化或身體疲勞。 「如果你還處於年輕狀態,先問問自己是不是太焦慮、慌張或身處高壓環境。」黃軒醫師表示,年輕人的口頭禪或一時語塞多與心理狀態有關,並非老人的大腦病理性老化現象,社會大眾對此議題應保持審慎與科學的理解,切勿過度恐慌。 ◎《梅花新聞網》關心您:如需醫療建議或診斷,請諮詢專業人士。
醫療
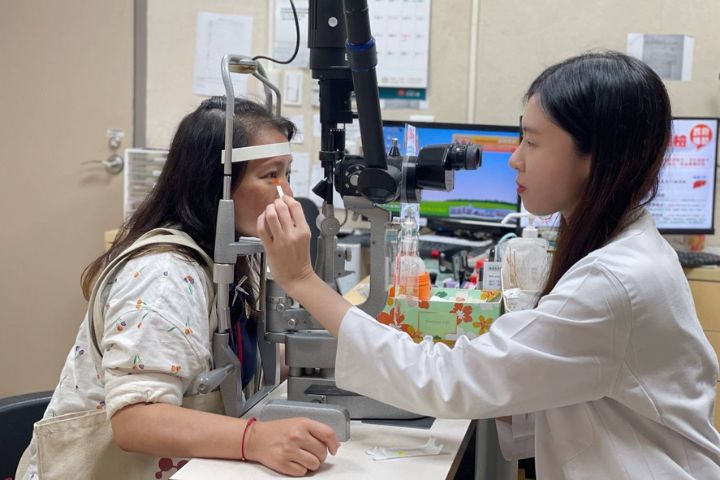
不少民眾出現眼睛乾澀、異物感時,往往認為只是單純用眼過度或乾眼症,不過長庚醫院最新跨團隊研究發現,乾眼症狀有可能是自體免疫疾病提早發出的警訊,甚至平均會比正式確診早出現約3年,提醒民眾若症狀長期未改善,應提高警覺。 43歲邱小姐長期飽受雙眼乾澀困擾,還伴隨疲勞、腳踝關節痠痛等症狀,輾轉多次就醫始終未獲明確診斷,後來前往基隆長庚醫院眼科求診。經眼科醫師孫啟欽詳細問診後,認為她的狀況並非單純乾眼症,除了開立人工淚液及局部抗發炎藥物外,也安排轉介風濕免疫科進一步檢查,最後確診為「修格連氏症候群」(俗稱乾燥症)。在接受免疫抑制劑治療後,邱小姐的整體症狀已明顯改善。 嘉義長庚醫院眼科醫師陳南妮表示,乾眼症是因淚液分泌不足或蒸發過快,導致眼睛表面缺乏保護,常見症狀包括乾澀、灼熱感、畏光、紅癢、異物感與視力模糊等。而乾燥症則屬於慢性自體免疫疾病,患者免疫系統會攻擊自身外分泌腺體,造成眼乾、口乾及全身性不適,好發於中年女性。 為進一步釐清乾眼症與自體免疫疾病之間的關聯,基隆長庚醫院眼科團隊與國家衛生研究院合作,利用台灣健保資料庫進行長達10年的追蹤研究,分析2011年至2020年間超過6萬7000名新診斷自體免疫疾病患者資料。 研究結果發現,乾眼症通常會比自體免疫疾病正式確診提早約3年出現。其中,以乾燥症患者的乾眼比例最高,高達81.3%;另外,類風濕性關節炎與紅斑性狼瘡患者,也有近4成出現乾眼症狀。研究也指出,部分血管炎患者雖然乾眼比例較低,但演變成角膜炎或角膜潰瘍的風險更高。 研究團隊指出,自體免疫疾病引發乾眼症,主要與免疫系統中的「Th17細胞」過度活化有關。原本負責保護身體的T細胞,在異常狀態下反而會攻擊眼睛表面與淚腺,造成慢性發炎,影響淚液分泌,甚至導致瞼板腺阻塞,進一步惡化乾眼問題。 基隆長庚副院長孫啟欽表示,這項研究顯示,乾眼症不只是單純的眼科疾病,更可能是身體自體免疫系統發出的「求救訊號」。 醫師也提醒民眾,若長期出現眼睛乾澀、視力模糊或異物感,且使用人工淚液後仍未改善,應盡早就醫檢查。同時平時應維持正常作息、避免熬夜與抽菸,也可透過熱敷眼部、保持眼瞼清潔等方式,減輕眼部不適與降低併發症風險。
墨西哥自2025年初爆發大規模麻疹疫情,至今已造成超過1.7萬人感染、至少40人死亡,死亡人數遠高於美國。衛生當局指出,這波疫情的源頭是一名9歲墨西哥男童,他2025年初隨父母前往美國德州探親,返回墨西哥後不久即出現紅疹,隨後在就讀的門諾派(Mennonite)學校引發群聚感染,學校被迫停課。 A measles outbreak crossed into #Mexico from #Texas. A larger tragedy followed : https://t.co/ldRmuf5U9K — Amb Antonio Garza (@aogarza) May 17, 2026 美國《有線電視新聞網》(CNN)報導,這名男童返國時並未意識到自己已感染麻疹。當時德州塞米諾爾(Seminole)正處於美國30多年來最大規模麻疹疫情的中心,病毒隨男童跨境傳入墨西哥北部奇瓦瓦州(Chihuahua),並迅速蔓延。基因檢測顯示,病毒株與2024年在加拿大出現、後傳至德州的D8型病毒相同。 奇瓦瓦州成為墨西哥疫情最嚴重地區,截至2025年底已累計約4500例確診,超過全美總和。疫情主要影響當地門諾派社區及其聘僱的原住民農業勞工,死亡病例中多為嬰幼兒與中年農工,部分死者因營養不良等因素併發肺炎或腦炎。 1/7 🦠 Measles 2025–2026: A Cross-Border Crisis What began as a small cluster in Seminole, Texas became Mexico’s worst measles outbreak in over 30 years. Falling vaccination rates created the perfect conditions for a highly contagious virus to explode across borders. Here’s what… pic.twitter.com/D91WROV9dj — Steve@Night (@STEVEPMP) May 17, 2026 墨西哥曾因疫苗接種計畫成功,在20多年前宣布消除麻疹,但近年因衛生系統重整、經費不足及新冠肺炎疫情影響,疫苗覆蓋率明顯下降。2024年奇瓦瓦州僅約三分之二的1歲幼童完成第一劑麻疹疫苗接種,遠低於世衛組織建議的95%群體免疫門檻。 流行病學專家指出,成功消滅麻疹後的「自滿」心態是兩國共同問題。墨西哥總統薛恩鮑姆(Claudia Sheinbaum)雖具科學背景,但政府過去幾年對疫苗接種的資源投入不足,導致社區防護力減弱。門諾派社區部分家長因過去疫苗不良反應經驗或外部資訊影響,選擇不讓孩子接種,更加速病毒傳播。 相較之下,美國疫情雖以塞米諾爾為中心,造成3人死亡,但整體感染規模小於墨西哥。兩國疫情皆凸顯疫苗猶豫與接種率下降的風險。 門諾派是基督教再洗禮派的一支,強調和平、簡樸與社群自治,全球分布在美國、加拿大與墨西哥等地。其中較保守的舊殖民地門諾派(常見於德州塞米諾爾與墨西哥奇瓦瓦州)生活較為封閉。門諾派教義本身並不禁止接種疫苗,多數主流門諾派也接受現代醫療。然而保守社群常因重視家庭自主、對政府與醫學機構的不信任,以及偏好自然生活方式,而對疫苗抱持猶豫或拒絕態度。部分家長會參考反疫苗資訊,或認為「讓孩子自然感染就能獲得免疫」。 這種態度直接導致2025年德州與墨西哥爆發嚴重麻疹疫情。低接種率使病毒在門諾派社區快速蔓延,不僅造成美國30多年來最大規模疫情,還跨境傳入墨西哥,導致數十人死亡,尤其以兒童和農業勞工為主。疫情也讓這些社群與外界醫療系統的信任差距進一步擴大。 疫情爆發後,墨西哥政府展開全國性緊急接種運動,已為全國約2500萬人施打疫苗。奇瓦瓦州衛生單位更深入門諾派社區,以低地德語提供資訊,並積極為居民與農工接種。目前墨西哥全國病例已明顯下降,特別是即將舉辦世足賽的瓜達拉哈拉等城市,防疫措施已見成效。 這波疫情提醒國際社會,即使曾消滅的傳染病,在疫苗覆蓋率下滑時,仍可能因跨境移動迅速死灰復燃。衛生專家呼籲,各國應持續維持高疫苗接種率,避免類似悲劇重演。
非洲疾病控制中心(Africa CDC)宣布,剛果民主共和國(DR Congo)東部伊圖里省(Ituri Province)爆發伊波拉病毒(Ebola Virus)疫情,已造成80人死亡、246例疑似病例。這是該國自2018-2020年造成近2300人死亡的史上最嚴重疫情後,再度出現大規模爆發。 世界衛生組織(WHO)上周六(16日)正式將此次由「本迪布焦」(Bundibugyo)病毒株引起的伊波拉疫情判定為「國際公共衛生緊急事件」(PHEIC),但尚未達到大流行緊急狀態的標準。 Africa CDC invites you to a critical emergency press briefing today on the Ebola outbreak in the DRC and Uganda. 📅 Date: Saturday, 16 May 2026 🕓 Time: * 18:00 | EAT (GMT+3) * 17:00 | SAST (GMT+2) * 16:00 | CAT (GMT+1) * 15:00 | WAT (GMT)… pic.twitter.com/LcIyDtt6h0 — Africa CDC (@AfricaCDC) May 16, 2026 《英國廣播公司》(BBC)報導,根據Africa CDC通報,疫情主要集中在伊圖里省的金礦城鎮蒙瓜盧(Mongwalu)和魯萬帕拉(Rwampara),並已擴散至省會布尼亞(Bunia)。初步檢測顯示,在20個樣本中至少13個呈陽性,確認8例實驗室確診病例,其中4例為已知死亡病例。此外,疑似病例已出現在布尼亞及其他地區,實驗室確認仍在進行中。衛生單位同時正在鑑定病毒株。 疫情迅速跨國蔓延。烏干達衛生部上周五(15日)證實,一名59歲剛果籍男子入境,上周一(11日)住進坎帕拉醫院,上周四(14日)在加護病房死亡,檢驗確認感染伊波拉。烏干達目前尚未發現本土病例。另據報導,上周六在首都金夏沙也出現一例從境外返回的確診病例。 🇨🇩 A new Ebola outbreak in northeastern Congo has killed 65 people and infected hundreds. The outbreak in Ituri Province has recorded 246 suspected cases. Preliminary results suggest it's a non-Zaire strain, meaning the standard Ebola vaccine used in previous outbreaks is… pic.twitter.com/9UlOL1EhbY — Mario Nawfal (@MarioNawfal) May 15, 2026 世衛組織認為此事件極不尋常。伊圖里省多個衛生區出現社區死亡群聚,症狀符合本迪布焦病毒疾病;至少已有4名醫療人員死亡,顯示醫院感染控制存在明顯漏洞。初期樣本陽性率高,病例快速增加,地理分布持續擴大,加上當地安全局勢不穩、人道危機嚴重、人口流動性高、疫情發生在城市及半城市環境,以及目前缺乏針對本迪布焦病毒的核准疫苗與治療藥物,使得這次疫情的潛在規模可能遠大於目前已知。 此外,疫情已發生國際傳播。烏干達通報的2例確診病例,均為從剛果民主共和國入境的旅客,這顯示跨境傳播風險已存在。因此,此事件需要國際協調應對。鄰國因邊境往來、貿易活動與人口移動,面臨高度的傳播風險。伊波拉病毒最早於1976年在現今剛果民ˊ主共和國被發現,據信源自蝙蝠,透過體液或破損皮膚接觸傳播,可導致嚴重出血、器官衰竭。初期症狀包括發燒、肌肉痛、疲勞、頭痛、喉嚨痛,後續出現嘔吐、腹瀉、皮疹及出血。全球平均致死率約50%,過去50年非洲各地累計約1.5萬人死於伊波拉。 剛果當局尚未正式宣布疫情,但預計將舉行記者會。非洲CDC執行主任卡瑟雅博士(Dr Jean Kaseya)強調,因受影響地區與鄰國之間有大量人口移動,區域協調至關重要。Africa CDC已召集剛果、烏干達、南蘇丹及其他國際夥伴會議,討論優先應對措施與邊境監測。 伊圖里省自2021年起實施軍事管治,由軍方將領取代文人政府,以對抗長期活躍的數十個武裝團體,包括與伊斯蘭國(IS,前稱ISIL「伊拉克與黎凡特伊斯蘭國」)有關聯的ADF武裝組織。動盪局勢、非法礦業活動與非正式醫療設施網絡,均大幅提高疫情擴散風險,與2018至2019年北基伍和伊圖里大疫情情況相似。 目前所有受影響社區與高風險地區均被要求嚴格遵守國家衛生當局指引。WHO對剛果與烏干達政府的積極應對與透明資訊表達感謝,並呼籲全球社群做好準備以防進一步擴散。 這是剛果第17次伊波拉疫情爆發。去年(2025年)在中部偏遠地區曾有小型疫情,造成45人死亡。此次疫情因發生在人口密集與流動性高的地區,加上缺乏特定醫療工具,受到國際高度關注。
被視為惡性腦瘤中最難治療之一的膠質母細胞瘤(Glioblastoma),因高度侵襲性與極高復發率,長期被醫界視為重大挑戰。即使接受手術、放射治療及化學治療,仍有超過五成患者在6個月內復發,平均存活期僅約14至16個月。長庚醫院神經外科團隊近日宣布,成功運用「導航聚焦超音波技術」非侵入性打開血腦屏障,協助抗癌藥物更有效進入腦部腫瘤,臨床試驗顯示療效提升至傳統治療的1.5倍,為復發性膠質母細胞瘤患者帶來新希望。 這項研究由長庚醫院神經外科魏國珍教授領軍,並獲國科會與國衛院支持。成果已於2025年11月刊登於神經外科權威期刊《Neurosurgery》,並於2026年1月獲全球聚焦超音波領域重要機構「聚焦超音波基金會(Focused Ultrasound Foundation)」官網頭條報導,讓台灣腦瘤治療技術再度登上國際舞台。 魏國珍指出,膠質母細胞瘤最大的治療困境之一,在於大腦天然防禦機制「血腦屏障(BBB)」。這道屏障雖可阻擋毒素進入腦部,卻也讓多數抗癌藥物難以穿透,導致藥效受限。 為突破此限制,長庚團隊研發出「結合導航的聚焦超音波技術」,利用低強度超音波穿透頭骨,無需開刀即可精準作用於腫瘤部位,暫時且安全地打開血腦屏障,使藥物更順利進入腫瘤組織,提升治療效率。 該臨床試驗自2021年起收案,共納入6名復發性膠質母細胞瘤患者,每兩周接受一次聚焦超音波治療,並搭配標準抗癌藥物癌思停(Bevacizumab)。 研究顯示,多數患者僅有短暫頭皮溫熱感,未出現嚴重不良反應;更重要的是,患者的「無惡化存活期(PFS)」較傳統療法提高1.5倍,顯示此技術不僅安全,也具明顯臨床效益。 研究團隊另發現,治療後患者血液中的腫瘤循環DNA(ctDNA)顯著增加,證實聚焦超音波確實打開血腦屏障,使原本難以偵測的腦瘤分子訊號進入血液循環。 魏國珍表示,這項結果代表未來有機會透過抽血進行「液態活體採檢(liquid biopsy)」,以更低侵入性的方式追蹤腦瘤變化,為腦癌診斷與監測模式帶來重大突破。 除聚焦超音波外,長庚神經外科近年也同步發展清醒開顱手術與質子治療。前者適用於位於語言或運動功能區的腦瘤患者,可在保留重要神經功能下提高手術切除率;後者則可針對術後殘存或難以切除的惡性腫瘤,提供更精準的放射治療方案。
荷蘭鳥類學家希爾佩羅德(Leo Schilperoord)已被確認為今年(2026年)4月南大西洋、「洪迪亞斯號」(MV Hondius)郵輪爆發的致命漢他病毒疫情首位病例「零號病人」(patient zero)。他在郵輪航程中發病並不幸去世,其妻子也隨後不治。 零號病人是指在一次傳染病爆發事件中,最早被感染或最早出現症狀的患者,他(她)通常被視為整個疫情的起點。這起疫情目前成為全球衛生單位追蹤的重點,致力釐清罕見病毒如何在乘客間傳播並跨越國界。 'Patient Zero' in the deadly cruise ship hantavirus outbreak has been identified as Dutch ornithologist, Leo Schilperoord, whose passion for birds may have cost him his life.https://t.co/svbML9l4Ch — BirdieBittern (@BirdieBittern) May 9, 2026 《新聞周刊》(Newsweek)報導,現年70歲的希爾佩羅德與69歲妻子米爾賈姆(Mirjam)是經驗豐富的賞鳥愛好者,在登上郵輪前已在南美洲旅行數個月,足跡遍及阿根廷、智利和烏拉圭。今年3月底,他們返回阿根廷,隨後於4月1日登船展開這趟最終致命的旅程。 根據世界衛生組織(WHO)最新公布的疫情更新,這對夫婦被列為最早病例:男性(即希爾佩羅德)為「疑似病例」,女性則經PCR檢測確診。希爾佩羅德於4月6日出現症狀,4月11日在船上不治;妻子4月24日在聖赫勒拿島下船時已有腸胃症狀,隔天搭機前往南非約翰尼斯堡後病情惡化,於4月26日在當地診所死亡。 “The first case was in a man who developed symptoms on the 6th of April and died on the ship on the 11th of April. No samples were taken, and because his symptoms were similar to those of other respiratory diseases, hantavirus was not suspected. The man’s wife went ashore when… — World Health Organization (WHO) (@WHO) May 7, 2026 衛生單位初步調查顯示,兩人可能在賞鳥活動中暴露於帶有漢他病毒的囓齒動物。當局懷疑,他們曾在阿根廷最南端烏斯懷亞(Ushuaia)附近一處嚴重污染的垃圾掩埋場活動,該區域有大量囓齒動物,可能攜帶安地斯株(Andes strain)漢他病毒。 這次疫情涉及的安地斯株漢他病毒與一般漢他病毒不同,多數漢他病毒僅由囓齒動物傳給人類,而安地斯株已知能有限度人傳人,因此引發國際高度關注。 洪迪亞斯號郵輪搭載超過100名乘客,在航程中陸續出現病例。目前已有多名乘客(包括美國與歐洲人士)返國後被列為監測對象,各國正進行接觸者追蹤、隔離與監測。由於部分乘客中途下船並搭乘國際航班,病毒跨國傳播的風險一度升高。目前疫情已導致多起感染與死亡病例,全球衛生單位正全力阻斷進一步擴散。 Hantaviruses are zoonotic viruses that naturally infect rodents and can occasionally spread to people. Here’s what you need to know about #hantavirus: What they are, how they spread, the symptoms, and how to prevent infection pic.twitter.com/pduUjlwl2j — World Health Organization (WHO) (@WHO) May 8, 2026 專家強調,雖然安地斯株能人傳人,但傳播效率低,通常需要長時間密切接觸才能發生。約翰霍普金斯大學資深學者阿達爾賈(Amesh Adalja)指出:「大流行潛力主要取決於傳播能力,而非致死率。」哈佛大學流行病學家哈納格(Bill Hanage)也表示,漢他病毒雖然致病嚴重,但患者很快就會出現重症,限制了病毒進一步擴散。 目前疫情仍屬可控,國際衛生單位正與阿根廷、智利等國合作,持續調查病毒確切來源與傳播鏈。 這起罕見的郵輪漢他病毒疫情,再度凸顯野生動物與人類活動交錯可能帶來的公共衛生風險。全球衛生單位正持續監控,以防止病毒進一步蔓延。
在少子化趨勢下,每一個新生命都格外珍貴,而對曾因重症肝病接受肝臟移植的女性而言,懷孕生子更曾被視為遙不可及的夢想。林口長庚醫院9日舉辦「肝移植媽媽回娘家」活動,邀請歷經肝移植後成功懷孕生產的媽媽們攜家帶眷重返醫院,分享重生與孕育生命的歷程,也展現台灣移植醫療與跨科整合照護的成果。 林口長庚指出,截至目前院方已累積6名肝移植女性患者順利產子的案例,共迎來11名孩子,另有1位媽媽目前懷孕中,預產期在今年11月。這些案例涵蓋威爾森氏症、急性B型肝炎及自體免疫性肝硬化等不同病因,象徵肝病女性在專業醫療支持下,同樣有機會完成成為母親的心願。 其中,林小姐分享,自己高中時因肝硬化併發嚴重出血,在母親捐肝下接受緊急移植手術,才得以重獲新生。婚後雖曾接受不孕檢查,但28歲時順利懷孕,之後更自然迎來第二胎。她坦言,懷孕期間因免疫力較低,加上劇烈搔癢等不適,身體負擔較一般孕婦更大,但在家人與醫療團隊支持下,仍順利走過孕產過程。 她鼓勵其他病友,不必因曾接受肝移植而放棄生育希望,「把自己當成一般媽媽,好好享受懷孕的過程及權利」,相信透過完善醫療照護,依然有機會迎接健康新生命。 另一位李小姐則自幼罹患威爾森氏症,她回憶,當年在公司尾牙現場接獲大愛肝臟捐贈配對通知,猶如人生中的「頭獎」,隨即緊急接受移植。術後雖歷經腹水反覆、頻繁住院等挑戰,但最終逐步康復,並成為三寶媽。她感性表示,儘管孕期辛苦,但看見孩子健康成長,一切付出都值得,也盼鼓勵更多病友勇敢面對未來。 林口長庚副院長、肝臟移植權威李威震表示,肝臟移植本身已屬高風險手術,若患者有懷孕需求,更須面對免疫抑制藥物調整、孕期併發症及母嬰安全等多重挑戰,因此必須仰賴跨專科整合照護模式。院方整合一般外科、肝膽腸胃科、婦產科、兒科及新生兒科,從孕前評估、孕期管理到產後照護全程合作,才能提高成功率。 李威震指出,每一位成功懷孕生產的肝移植媽媽背後,不僅是醫療團隊的努力,更承載著活體捐贈者家屬及大愛器官捐贈者的無私付出,「這6位媽媽的重生與11位孩子的誕生,證明肝病不會是女性成為母親的終點。」 適逢母親節前夕,林口長庚此次也特別安排花藝手作活動,象徵這群媽媽修剪病痛記憶、重新插上幸福花束,在「大手牽小手」的陪伴中迎接人生新篇章。院方表示,希望透過這些真實案例,讓更多病友理解,接受器官移植後的人生不只延續生命,更可能完整家庭夢想。
國內連鎖醫美集團愛爾麗近日爆出多家分店涉嫌在診療空間裝設針孔攝影機,引發社會譁然。衛生福利部長石崇良8日強硬表態,直指此案並非單一疏失,而是集團性、具目的性的「明知故犯」,情節重大,「不可以原諒」,已要求醫事司及地方衛生局依法從嚴處辦,應朝停業處分方向處理。 此案起於愛爾麗新北板橋店遭民眾發現煙霧偵測器內疑似藏有微型攝影設備,新北檢警擴大追查後,陸續在多間分店查扣偽裝式監視器主機與鏡頭。檢方認定案情重大,愛爾麗總裁常如山、張姓特助及謝姓設備廠商涉嫌妨害性隱私、非法蒐集個資、無故攝錄性影像及兒少性影像等罪嫌,已遭法院裁定羈押禁見。 石崇良晚間指出,依目前掌握狀況,相關行為並非偶發或管理疏失,而是跨分店、系統性的違法操作,顯示非單一個案,「是有目的性的行為」。由於醫療場域涉及病患高度隱私,尤其醫美診療過程常包含身體裸露、個資及健康資訊,任何非法蒐錄都嚴重侵害病患人格權與隱私權。 石崇良表示,依《醫療法》第108條,醫療機構若有管理失當,可處5萬元至50萬元罰鍰;若情節重大,得命停業甚至廢止開業執照。石崇良強調,愛爾麗案因規模龐大、連鎖據點眾多,加上涉及病患隱私及疑似違規預收醫療費用,已符合重大違規標準,衛福部將要求地方衛生局從嚴裁處。 針對外界呼籲修法加重處罰,石崇良認為,現行法規並非毫無規範。根據《個人資料保護法》第6條,病歷、健康資訊均屬特種個資,除非取得病患明確同意,否則不得蒐集、處理或利用,違者除行政責任外,也可能涉及刑事責任。 除了愛爾麗案外,光澤醫美也遭檢警搜索,外界憂心醫美產業恐存在系統性監控亂象。對此,石崇良表示,衛福部將先聚焦處理現有案件,並要求各縣市衛生局在年度醫療機構督導考核中,將是否違法裝設針孔設備納入重點稽查項目,不論健保特約或非特約診所皆須接受檢視。 此外,衛福部也將研議,對規模大、服務量高的醫美診所建立更嚴格的評鑑制度,以補足現行監管漏洞。 ※《梅花新聞網》提醒您:任何人在依法被判決有罪確定前,均應推定為無罪※
國民黨立院黨團今天(8日)上午召開黨團大會後舉行記者會,黨團總召傅崐萁宣布,國民黨、民眾黨一致決議,在今天要把「三班護病比」入法三讀通過。他更痛批,總統賴清德競選政見跳票,行政院長卓榮泰竟想以降低考題的方式解決醫護人力荒,不只無知、無能,還要毀掉台灣在亞洲數一數二的醫療品質。 傅崐萁說,醫護這些守護國人健康的「再世華陀」,過去幾十年來沒有得到相應尊重跟待遇。新冠肺炎之後,醫院不斷關床,因為沒有合理的上班制度跟應有的待遇,造成惡性循環。現在一個床位難求,整體健保跟醫療體系生病了,國家視若無睹、不作為。 傅崐萁說,總統賴清德在參選總統時,說「三班護病比」會在其當選就職2年內會入法。「萊爾校長」長年來,把所有對人民的承諾當做一場誤會。賴清德可以不做,但國民黨不能忽視全國人民的健康。要有完整的醫療體系,才能守護全國國人的健康。 傅崐萁說,台灣有亞洲第一流的醫療品質跟醫療人才,但這5、6年來,不是往日本,就是往香港、新加坡,甚至澳洲。香港是台灣的2倍待遇,新加坡是台灣的3倍待遇,澳洲是台灣的4倍待遇。即便沒有出國,離開醫院後,這些護理師到了長照,有合理的上班時間,更有應得的待遇。 傅崐萁說,這5、6年來所有醫院擴床計畫都取消,整個醫療體系的崩壞,行政院、衛福部、執政黨難辭其咎,且更加不斷散布謠言、倒果為因。賴政府不但沒有良善守護醫療人員、體系的相關政策,反而恐嚇醫護人員「未來三班護病比入法以後,床位會更少」。這是民進黨最不負責任、最不在乎人民健康的說法,更是嫁禍給國會。 傅崐萁說,台灣培養出來的醫護應該讓他們留在台灣,而不是像行政院長卓榮泰所說,降低台灣醫護的素質,用更簡單的考題讓更多人進來。一個無知無能的行政院長,要踐踏、要降低台灣在亞洲數一數二的醫療品質,不只無能,更是要毀掉整個醫療體系。 傅崐萁說,2年前國民黨團提出提高健保點值,但我們可以看到,5、6年前加護病房一天護士加給800元,至今仍是800元。增加的健保點值的錢到哪裡去了?希望無能的政府趕快打起精神,國民黨、民眾黨一致決議,在今天要把「三班護病比」入法。守護國人的健康,先從保障醫護人員開始。
台北市近期鼠患問題引發漢他病毒傳播與食安疑慮,台北市長蔣萬安今(2日)對此表示,市府已啟動跨局處專案計畫,針對市場、商圈進行全面清消,並呼籲市民落實「三不原則」從源頭阻斷鼠患。衛福部長石崇良則強調,目前漢他病毒疫情雖未升溫,但鼠患涉及公共衛生甚鉅,各界不應掉以輕心。 蔣萬安今日陪同市議員李柏毅前往景美市場視察並發送康乃馨,針對「安鼠之亂」做出回應。他指出,市府自年初起已責成環保局、衛生局、民政局、市場處及商業處等單位,針對北市熱點區域啟動計畫性整治。 蔣萬安表示,根據1999市民熱線統計,近期鼠患相關通報案件已出現下降趨勢,顯示防治計畫初見成效,但市府將持續維持清消力道,絕不輕忽。 蔣萬安強調,解決鼠患「不能只靠局部投藥」,最重要的關鍵是環境整潔與源頭管理。他呼籲市民與店家落實「不讓鼠來、不讓鼠吃、不讓鼠住」,從阻斷食物來源與藏匿空間做起。 針對民間建議參考國際模式、引進「干擾繁殖」等新型藥劑,蔣萬安回應,現行防治仍須依循中央核可的環境用藥基準,跨局處會議中已廣泛討論各種防治方案,但最終執行仍需尊重專家學者的專業評估。 此外,針對投藥可能導致寵物或流浪動物誤食的隱憂,蔣萬安承諾,市府會強化管理與宣導,並將重心放在環境整理,透過同步推動清潔工作,降低化學藥劑對生態的額外衝擊。 衛福部長石崇良今日受訪時則表示,漢他病毒目前仍列為中央重點監測的傳染病,截至目前為止,台灣的疫情並未出現升溫跡象,民眾可以不必過度恐慌。 然而,石崇良也示警,鼠患不單只是病毒傳播的問題,更直接關乎食安品質。老鼠的出沒對公共衛生環境有深遠影響,中央與地方必須齊心協力,從預防疾病與守護食安兩大面向出發,共同壓制鼠患風險。